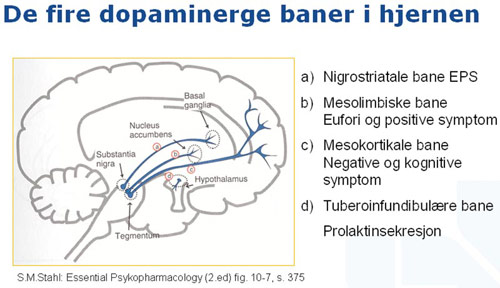
Figur 1
DOPAMIN
Dopamin er et viktig signalstoff, det er hovedsignalstoffet i bane b(figur 1), den mesolimbiske bane, som vi også kaller belønnings- og motivasjonsbanen. Det er en bane som har veldig sterk innvirkning på vår atferd, og som skal sikre at det å drikke vann, det å spise, det å ha sex, det å knytte seg til andre mennesker blir positivt forsterket. Det er en bane som er kjempeviktig for at vi skal få overlevert vårt DNA videre til nye generasjoner. Og i denne banen vil man få små dopamintopper når man konfronteres med naturlige belønnere. Men det man har sett er at når man inntar rusgifter, kan denne banen manipuleres med, og da får man ikke slike små dopamintopper som er å sammenligne med Himmelbjerget i Danmark, da får man dopamintopper som er som Himalaya. Og hva vinner da av kokain og mat? Hva vinner da av kokain og sex? Hva vinner da av kokain og tilknytning til sin familie?
Det er rått parti – det er rusgiftene som vinner. Det er dette som gjør av mennesker med rusgiftproblemer blir stadig mer og mer tilknyttet rusgiftene, og rusgiftene – i motsetning til mange andre belønnende situasjoner og samspill- de leverer kjempefort og de leverer bedre, og mange mennesker etterstreber det som leveres fort og mest tilfredsstillende. For de er impulsive og belønningssøkende, og etter hvert så blir tilknytningen til rusgiften sterkere og sterkere, og til slutt så sitter man helt alene og har bare rusgiften igjen. Og det er en alvorlig situasjon. For hvis man kommer til behandling, så er det ingen som besøker en på sykehuset, eller som vil følge pasienten i prosessen ut av sykehuset. Og når man ikke får tilknytning eller støtte, må man ty til andre ting for å regulere dopaminsystemet, og det som står på lur rundt hvert hjørne, som påvirker dette systemet og roer det ned øyeblikkelig, er nytt inntak av rusgifter. Så dette er en stor utfordring for mange pasienter.
Figur 2:
Det dopaminerge system
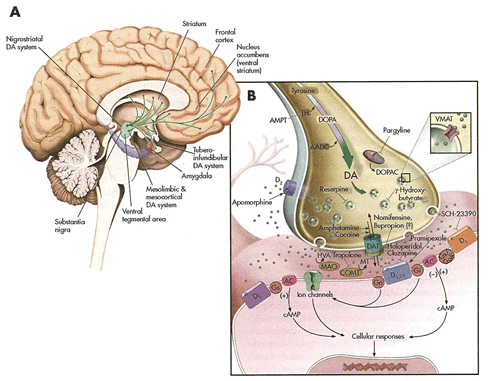
Dopaminet har en veldig sinnrik biologisk prosess, hvor dopaminet produseres i en nervecelle, fraktes ned, lagres i noen blærer som kalles vesikler. Når det kommer et elektrisk signal nedover, frigjøres dette dopaminet ut i kløften mellom to hjerneceller, og så binder det seg til ulike postsynaptiske reseptorer. Og vanligvis vil vi få små dopamintopper når vi har sex, spiser , tilknytter oss andre osv. Men rusgiftene manipulerer med dette systemet slik at det blir svært kraftige dopamintopper. Og det som er verdt å merke seg er at rusgiftene kan gå rett inn i dette systemet og tømme blærene og samtidig tømme DAT. DAT er reopptakspumpen for dopamin, som suger dopaminet tilbake igjen, slik at det ikke skal bli for kraftfull dopamineksponering. Den kan rusgiftene blokkere.
Både kokain og metamfetamin blokkerer der, samtidig som de tømmer ut alt dopaminet som ligger lagret. Så det er psykofarmakologi, brukt på en destruktiv måte. Og når det kommer masse dopamin ut i denne synapsen, så kan det også lekke ut av synapsen og til naboceller og påvirke dem. Og det kan lekke inn i blodårer, og i blodårene finnes det også bindingssteder for dopamin. Og når dopamin kommer inn i blodårene, så trekker de seg sammen, og da får man mye mindre blodgjennomstrømming i viktige områder av hjernen. Og hvis blodårene trekker seg alt for mye sammen og blodplatene blir aktivert, og det blir dårligere sirkulasjon i en halvtime kanskje, så dannes det små mikrotromber, og når blodåren åpner seg igjen, så fraktes disse inn i hjernen og lager et lite hjerneinfarkt. Og dette infarktet kan ikke vi se på MR eller Petscan eller slike ting.
Men symptomet er veldig ofte avlesbart i nevrokognitive undersøkelser, eller blir for eksempel en veldig vanskelig behandlingsbar angst- eller depresjonstilstand som ikke svarer på noen form for behandling. Den eneste måten å hjelpe til med behandlingen er faktisk å holde seg unna kokainet, men det er ikke alltid pasientene forteller at det er kokain som har utløst det hele. Heldigvis har myndighetene i Europa kjørt en kampanje mot kokain, så kokain blir i dag i Europa sett på som en veldig farlig rusgift av alle mennesker som har en viss utdannelse. Myndighetene har nådd fram, forbruket er på vei ned.
ALKOHOL
Hvilken annen rusgift kombineres alltid kokain med? Alkohol. Og det er når avhengighetspasienter, som har vært i behandling, sprekker på alkohol, at de ofte også sprekker på kokain. Derfor er det så viktig å behandle deres alkoholproblemer også. Det finnes et medikament som heter antabus. Det er et medikament som forsinker alkoholforbrenningen slik at det hoper seg opp et halvforbrent produkt i kroppen, acetaldehyd, som forårsaker rødme, rødhet i øynene, hjertebank, hodepine, kvalme, brekninger og blodtrykksfall. Det kan være til hjelp for en del av disse pasientene. Det komplekse systemet, med produksjon av dopamin, med frigjøring, med pumpe, med reseptorer på neste celle, inneholder også store genetiske forskjeller mellom ulike personer. Vi er kjempeulike.
La oss som eksempel ta en jente som kommer fra en familie hvor dopaminsystemet er kjempefølsomt, en følsom, lett stresset familie. Mange i denne familien, hvis de har eksponert seg for rusgifter, er blitt veldig psyket av det, og er ikke så veldig interessert i kjemisk rus. Og så er hun for eksempel på en russefest hvor hun drikker litt og snorter litt kokain, og så får hun panikkangstanfall, noe hun aldri har hatt tidligere. Så kommer hun på legevakta og blir lagt inn på sykehus. Hun har prøvd det en gang i russetiden, og så blir hun så syk. Hun får nesten posttraumatisk stress-syndrom av rusopplevelsen. Vil hun gjøre det samme om igjen? Overhodet ikke. Hun vil bare sky denne kombinasjonen. Det var så aversivt. Men på det samme russekullet har vi kanskje en gutt som er urolig og hyperaktiv, en slags ADHD-fyr, men som har hatt strenge foreldre som har greid å holde ham unna rusgifter. Men i russetiden ruser han seg på det samme. Og han får en så flott dopamintopp og ingen bivirkninger, at han aldri har hatt det så gøy på noen fest i hele sitt liv.
Vil han gjøre det samme om igjen? Selvsagt. Og han vil ruse seg på den måten at han da kan øke dosene i håp om å få sterkere effekter fordi han ikke får disse aversive reaksjonene. Så hans sårbarhet for å utvikle rusgiftproblemer er veldig stor. Den sårbarheten ville det vært ønskelig at vi kunne finne en biologisk markør for. Vi finner veldig mange biologiske markører etter hvert. Men genetikken spiller mye sterkere inn enn hva vi egentlig tror.
Dopamin og rusgifter
- Dopamin er en svært viktig nevrotransmittor ved rusgiftbruk.
- Dopamin er involvert i rusgiftenes positivt forsterkende effekter.
- En kronisk bruk av rusgifter vil føre til at man trenger høyere doser for å få utløst samme grad av dopaminfrigjøring.
- Dopamin betinger rusgiftinntak til ulike indre og ytre stimuli - det skjer en betinget læring.
- Denne læring vedlikeholdes av glutaminerge baner fra prefrontal cortex til nucleus accumbens.
BLOKKERING AV RESEPTORER
Alle rusgifter påvirker dopaminmengden, enten direkte eller indirekte. Og dopamin er involvert i rusgiftenes positivt forsterkende effekter. Opiater greier også å trigge dopamin ganske sterkt, og mye sterkere enn mange andre rusgifter. Og påvirkning av opioidreseptorer og dopaminsystemet, det er det som trigger rusen og også lysten til å gjenta rusen. Det er det vi kaller den positivt forsterkende effekten. Og mange pasienter med rusgiftproblemer ønsker å ha denne positivt forsterkende effekten. Her har mange forskere tenkt, at da kan vi gi antipsykotiske medikamenter og blokkere alle dopaminreseptorene, og så kan vi bare sende dem på permisjon, og så kan de bruke rusgifter uten å få noen effekt. Men det viser seg at når man blokkerer dopaminreseptorene hos pasienter med rusgiftproblemer, så blir de helt Parkinsonistiske og anhedoniske og får masse bivirkninger, fordi det er dopaminsystemet i hele hjernen som blokkeres. Og da får pasientene så mye nevrologiske bivirkninger at det ikke nytter.
Hadde vi selektivt kunnet komme inn på de dopaminreseptorene som ligger i belønningssenteret og blokkere disse selektivt, så ville vi ha vært et langt skritt videre. Men det får vi dessverre ikke til. Vi kan blokkere de opioide reseptorene, som også påvirkes av alkohol. Opioidene påvirker selvsagt disse reseptorene, og de som er avhengige av anabole steroider er også ganske involvert via det opioide systemet i hjernen. De som går på amfetamin og kokain får også langt flere opioide reseptorer i hjernen. Så der kan man kanskje gi en opioidblokker. Og slike opioidblokkere kommer nå veldig sterkt på verdensmarkedet. Og det er medikamenter som kan blokkere den positivt belønnende effekten. Så hvis man etter en slitsom dag har veldig sug etter rødvin, og i forkant inntar en opiatblokker, så vet man at det ikke er noen vits i å kjøpe den rødvinen, for den vil likevel ikke gi noen særlig high.
LINDRE ABSTINENSSYMPTOMENE
Men hvis du har en alkoholavhengig/heroinavhengig pasient, som har veldig forandret nevrokjemi, og som har slitt ut hele belønningssystemet sitt i hjernen, slik at det ligger nesten på nullnivå, vil han bare få svært små kick når han bruker rusgifter. Og han må ha kjempeblandinger for å oppnå en bitteliten dopamintopp. Og grunnen til at vedkommende ruser seg er at han har kroniske nevroadaptive forandringer i hjernen som medfører angst, depresjon, stemningssvingninger, stress, skjelvinger, traumatiske minner. Det er abstinenssymptomene som gjør at vedkommende ruser seg. Og det er en helt annen setting.
Du kan ikke gi dopaminblokkere og opiatblokkere for det. Det er helt andre medikamenter som da må til. Og det er det gabanerge og nmda-systemet som må påvirkes. Og det mest nærliggende gabanerge medikamentet er benzodiazepiner. Så de kronisk rusgiftavhengige vil ofte ha benzodiazepinene for å dempe de kroniske abstinenssymptomene. Men disse medikamentene vil jo da gi øyeblikkelig lettelse, og hvis man øker dosen ut over anbefalt dose, så kan du også i tillegg greie å få en kick ut av dette. Så da er det veldig fare for at dette kommer ut av kontroll. Benzodiazepiner og vurdering av bruken av det, det er en spesialistoppgave, og det skal ikke være en rigid, totalitær holdning til det. Det skal være en vurdering, akkurat som det skal være en vurdering av medikamenter for ulike hjertesykdommer. Det skal være faglige føringer og ikke politiske holdninger som skal styre dette. Og ofte når man sitter og behandler pasienter, så tenker man hele tiden hvor mye positiv forsterkning er det igjen hos denne pasienten på en skala fra en til ti? Pasienten har Hepatitt C, er leversyk og kan jo ikke kicke noe i det hele tatt, og er nesten kronisk deprimert: Hvis man spør: «På en skala fra en til ti, hvor mye kick får du på en blanding av heroin og amfetamin?», så sier pasienten: «To». «Men hvorfor ruser du deg da?» Pasienten svarer: «Jeg bare gjør det, jeg vet ikke helt hvorfor. Det gjør at jeg ikke er så deppa. Jeg føler meg mer vital». Det er grunnen til at hun gjør det, ikke for å få belønningseffekten. Har man pasienter som har lite helseskader, lite psykiske skader men elsker belønningseffekten, vil man ha store problemer med å stoppe dem.
Men hvis det er en svært syk pasient som går med veldig alvorlige abstinenssymptomer, så er det også en veldig smertefull tilstand. Det viktigste er at man greier å skjønne det når man sitter med slike pasienter foran seg, og formidler denne forståelsen på en empatisk måte. Og det er veldig viktig å snakke til det indre hos disse pasientene. Man kan si til denne kvinnen: «Det må være ille, du har leversykdom, du skal kanskje levertransplanteres, du har elendig matlyst, og så tar du denne kombinasjonen, du er så skjelven at du bommer med injeksjonen, du får en abcess. Det må være forferdelig for deg å ha så mye smerte, slik at du må ty til rusgifter hele tiden». Johnsen understreket at han bruker å synliggjøre dette veldig i sine samtaler med pasientene, og mener han klarer å beskrive det med utgangspunkt i kunnskaper om nevrobiologi. Og han får alltid klaff. For det stemmer overens med hvordan pasienten opplever seg selv.
Figur 3:
Rusgiftenes nevrobiologiske virkningsveier
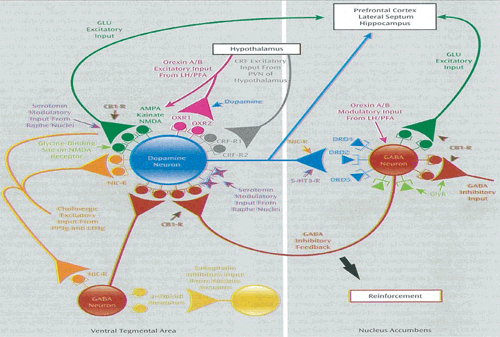
De pasientene som er vanskeligst å behandle er de pasientene som både har belønningseffektene og samtidig går med abstinenssymptomer som de ikke holder ut. Da har de to prosesser som driver dem tilbake til rusgiftene. Dette er det veldig essensielt å forstå og kommer til å bli det enda mer. Vi kommer til å få medikamenter og psykoterapier som angriper disse ulike fasene.
For det er helt forskjellige medikamenter man bruker, og det vil være helt forskjellige psykoterapeutiske strategier man benytter.
Amfetamin, kokain, heroin, de typene av rusgifter, slår direkte inn på dopaminsynapsen. Men så har vi en del rusgifter som virker via det endogene opiatsystemet, GaBA-systemet, endocannabinoidsystemet, og vi har nevropeptider og hormoner. Anabole steroider trenger man også å forstå virkningsmekanismen til. Ovenfor er belønningssenteret tegnet opp enda litt mer komplekst, og det er enda mye mer komplekst enn dette. Og det blå nevronet på tegningen, det er dopaminnevronet som spruter dopamin ut i belønningssenteret (reinforcement nucleus accumbens). Og dette dopaminnevronet bremses av hjernens bremsende nerveceller, gabanerge nevroner. Når gabanevronene hemmes, vil det føre til en sekundær dopaminstimulering, som da slår inn mot belønningssenteret. Mange rusgifter demper gaba-nevronene.
Og når gabanevronene slipper ut mindre bremsende substans, vil det føre til en stimulering. Det som er alvorlig med disse rusgiftene, er at gabanevronene, som finnes i hele hjernen, skal bremse ned hjernen så vi ikke kortslutter. Men når de blir påvirket av rusgifter som demper dem, så greier de heller ikke helt å leve med den situasjonen, så de prøver å gjøre mottiltak, slik at de ikke skal bli så neddempet av rusgiftene. Og det gjør at disse gabanerge nevronene etter mange år ikke greier å roe seg ned, og de blir til veldig stressede nerveceller. Og stressede nerveceller de har en tendens til å avgå ved døden, akkurat som stressede mennesker, og da mister man disse internevronene i hjernen. Det er som å miste bremsene på bilen, 70 prosent av bremseeffekten er tilstede, 60 – 40 prosent, og da er det til slutt så lite bremseaktivitet igjen i hjernen at hjernen at det veldig vanskelig å slutte å ruse seg. Og hasj bidrar i særlig grad til tapet av disse internevronene.
Det er noe vi ser i ny nevrobiologisk forskning at cannabisbruk over tid ødelegger disse gabanerge internevronene. Når det har skjedd går du fra en flott Volvo med maksimal bremseaktivitet til en gammel Renault som ikke har bremser i det hele tatt og kjører rett av veien. Dette er en metafor på hvordan hjernen vil utvikle seg hvis en kronisk bruker marihuana eller hasj. I hjernen har vi jo kroppsegne cannabinoider, som går ned på disse reseptorene og bare er fininnstilt og hopper av og på for å finregulere stress i hjernen.